【摘要】一台为370斤高危产妇实施的剖宫产手术,让郑州美中商都妇产医院朱宝菊教授再次站到产科危重症救治的前台。从术前的MDT风险拆解到术中避开纵隔子宫的精细操作,从麻醉配合到术后早期活动指令,每一个环节都蕴含丰富的临床决策智慧。本文以访谈形式,还原主刀专家视角下的诊疗逻辑与高危妊娠管理的系统性思考。

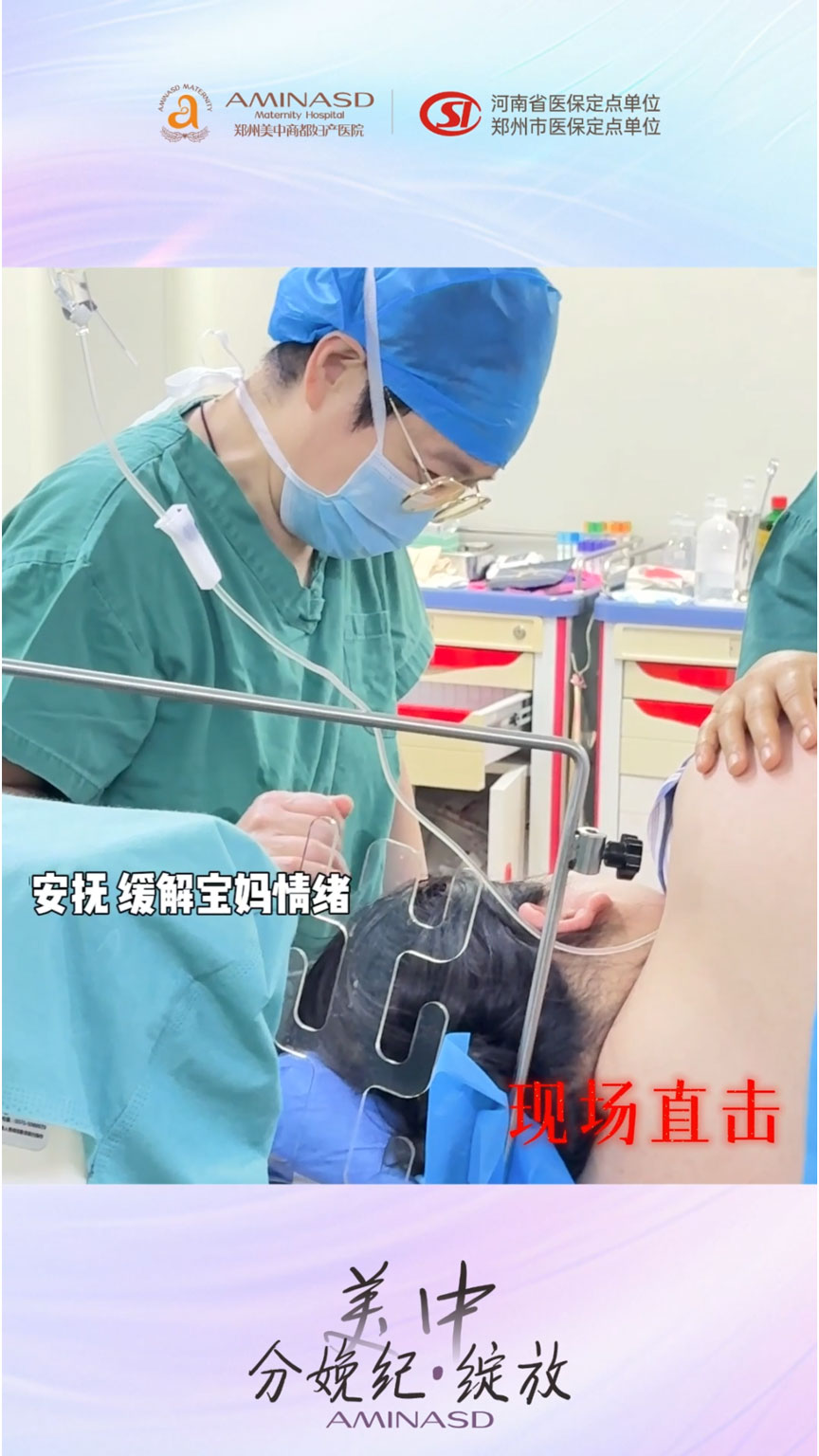
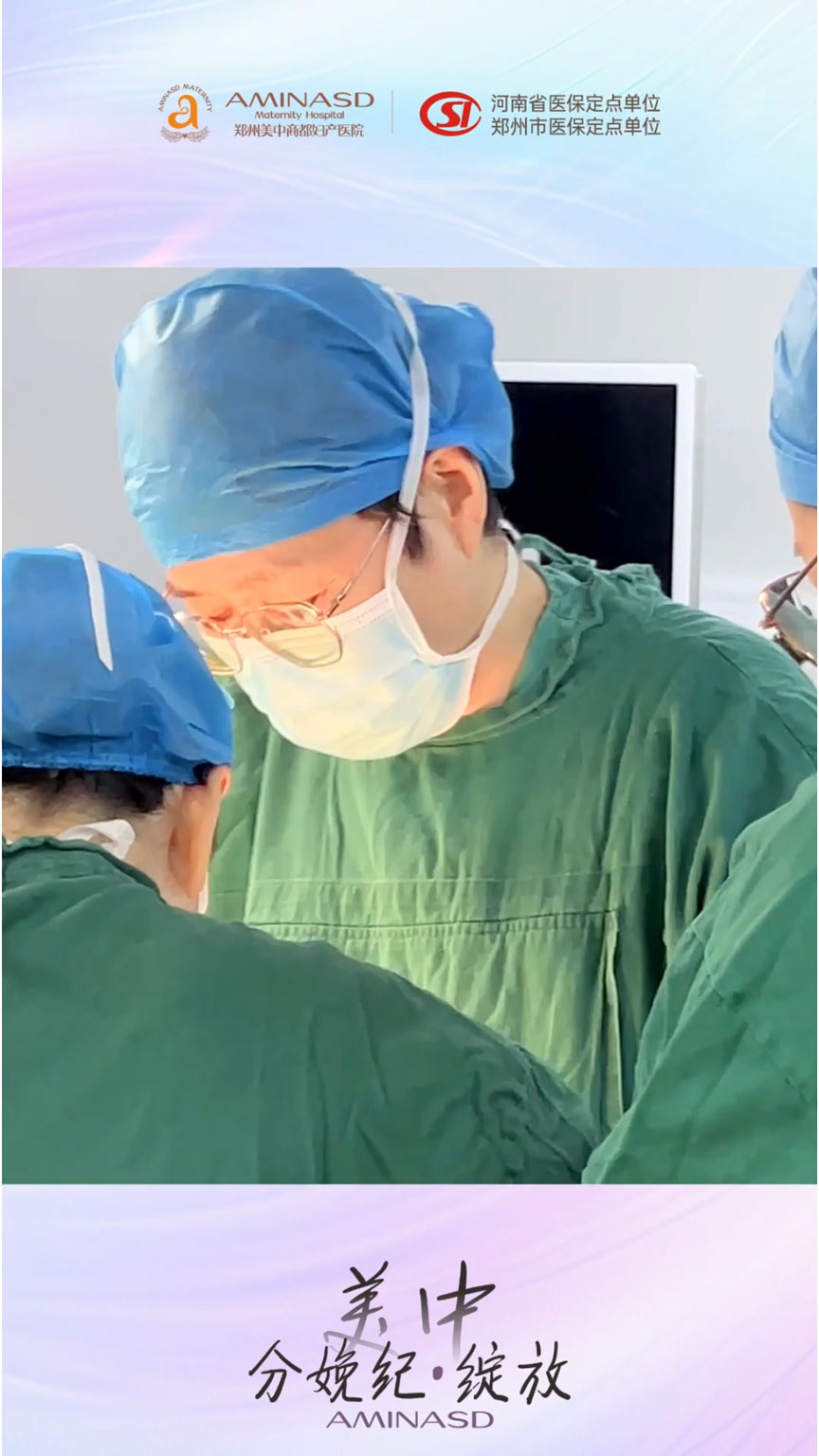

问:朱教授,这台手术受到很多关注。面对一位体重超过185公斤、合并纵隔子宫、球拍状胎盘、妊娠期糖尿病和横位的产妇,您和团队在术前评估中最大的担忧是什么?
朱宝菊教授:坦率地讲,这台手术的每一个环节都有挑战,但最让我们警惕的是三个“不可见”的风险。第一是麻醉穿刺的不可见——极厚的背部脂肪使体表定位失效,如果穿刺不顺,反复尝试可能造成硬膜外血肿,甚至被迫改为全麻,而肥胖产妇的全麻风险是正常体重者的数倍。第二是宫腔内结构的不可见——纵隔子宫的纵隔长度、厚度、血供,以及球拍状胎盘的脐带附着点具体位置,这些在打开子宫之前都只能是超声影像的推断,术中必须做好应对突发变异预案。第三是胎儿娩出路径的不可见——横位胎儿在宫腔内的肢体方位直接决定娩出时是否发生臂丛神经损伤或骨折,而极厚腹壁使术者无法像常规手术那样通过触诊感知胎儿体位。
正因为这些不可见,我们才将MDT多学科联合评估前置于术前讨论,让麻醉科用超声提前探查脊柱结构,让超声科提供子宫三维重建图像,让新生儿科明确娩出即刻的复苏方案。某种程度上,MDT就是把不可见变为可见,把未知变为预案的过程。
问:纵隔子宫合并横位,手术切口和胎儿娩出方式有什么特殊考量?
朱宝菊教授:纵隔子宫的剖宫产最忌讳的就是子宫切口误切在纵隔附着处。因为纵隔组织纤维化、血供差,一旦切开极易发生愈合不良甚至晚期产后出血。所以我们术前必须通过超声明确纵隔的附着位置和走形方向,规划子宫切口时尽量选择下段横切口,并偏向无纵隔的一侧。娩出横位胎儿时,我们的操作逻辑是“以手代眼”——伸手进入宫腔后,先摸清胎儿的背部和肢体方位,确定没有脐带脱垂后,以柔和而持续的力量将胎足牵引完成内倒转,再以臀位牵引手法娩出。整个过程必须像拆弹一样谨慎,力度稍大可能造成胎儿骨折或臂丛神经损伤,力度不足又无法完成体位转换。在185公斤产妇极厚腹壁造成的狭窄术野中完成这套动作,对助手的暴露配合和主刀的手感经验都是严苛的考验。
问:术后第二天您就特别强调早期下床活动,这对肥胖产妇意味着什么?
朱宝菊教授:肥胖产妇的术后恢复中,血栓风险是一条需要时刻绷紧的弦。妊娠本身就是高凝状态,加上剖宫产手术创伤、术后卧床制动,三重因素叠加使肥胖产妇的静脉血栓栓塞症风险陡增数倍。一旦发生肺栓塞,死亡率极高。所以我们对这类产妇的术后管理理念是“宁早勿迟”——只要麻醉平面消退、生命体征稳定,就要在医护人员协助下开始床上翻身和踝泵运动,术后第一天尝试坐起,第二天扶床站立甚至缓步行走。很多人担心伤口疼痛或裂开,但恰恰是早期活动促进血液循环、改善氧合,才能加速伤口愈合并预防肺部感染。这种理念需要医患双方的共同信任与配合,周女士和她家属的依从性非常好,这也是她恢复顺利的重要原因。
问:这个案例对当前的高危孕产妇管理体系有什么启示?
朱宝菊教授:我认为这个案例折射出三个层面的启示。第一,设备与技术的下沉至关重要。如果周女士在基层就能用上穿透力足够的超声设备,她就不必等到孕晚期才完成排畸筛查。如何让高端技术不再只是省级医院的专利,是卫生政策需要思考的问题。第二,MDT不应停留在会诊形式,而要内化为制度流程。我们医院对每一位有高危因素的产妇,都会在入院24小时内完成多学科评估,并形成书面诊疗计划,所有参与科室签字确认。这种流程化的协作才能避免因个人疏漏导致的风险。第三,对肥胖孕产妇的管理必须前移至孕前和孕早期。如果周女士能在备孕期接受科学的体重管理指导,孕期增重控制在合理范围,许多并发症的风险是可以显著降低的。产科医生的责任不应仅仅是迎接分娩那一刻,更应延伸到健康管理的最前端。
问:最后,您想通过这个案例向公众传递什么信息?
朱宝菊教授:我想说,医学有边界,但医者托底的决心没有边界。周女士的体重数字的确带来了技术挑战,但我们整个团队没有人说过“太胖了做不了”这样的话,而是坐下来讨论“因为胖,所以我们需要额外做哪些准备”。这正是郑州美中商都妇产医院的文化——生命的重量,从来不只是数字。同时我也想对正在备孕或已经怀孕的超重女性说:不要因为体重而恐惧就医,寻求专业的帮助永远是最正确的选择。我们会用技术和温度,为每一个生命托底。
【广告】免责声明:以上内容为本网站转自其它媒体,相关信息仅为传递更多信息之目的,不代表本网观点,亦不代表本网站赞同其观点或证实其内容的真实性,广告内容仅供读者参考。


 0310-3111082
0310-3111082 3047798688@qq.com
3047798688@qq.com


